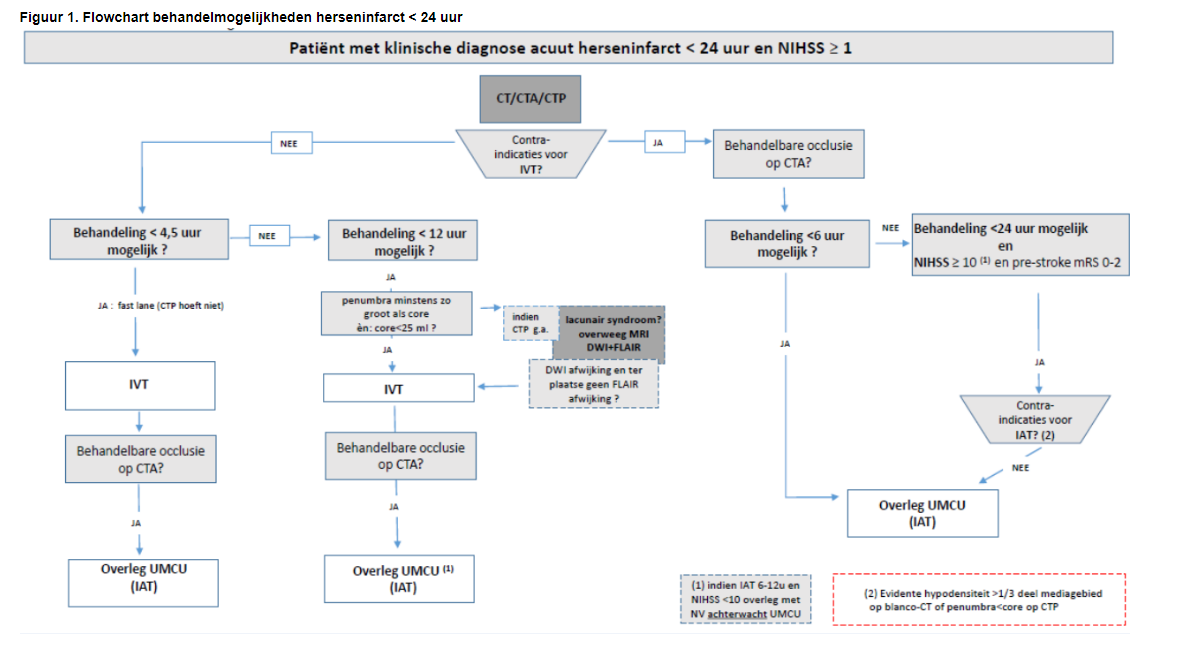
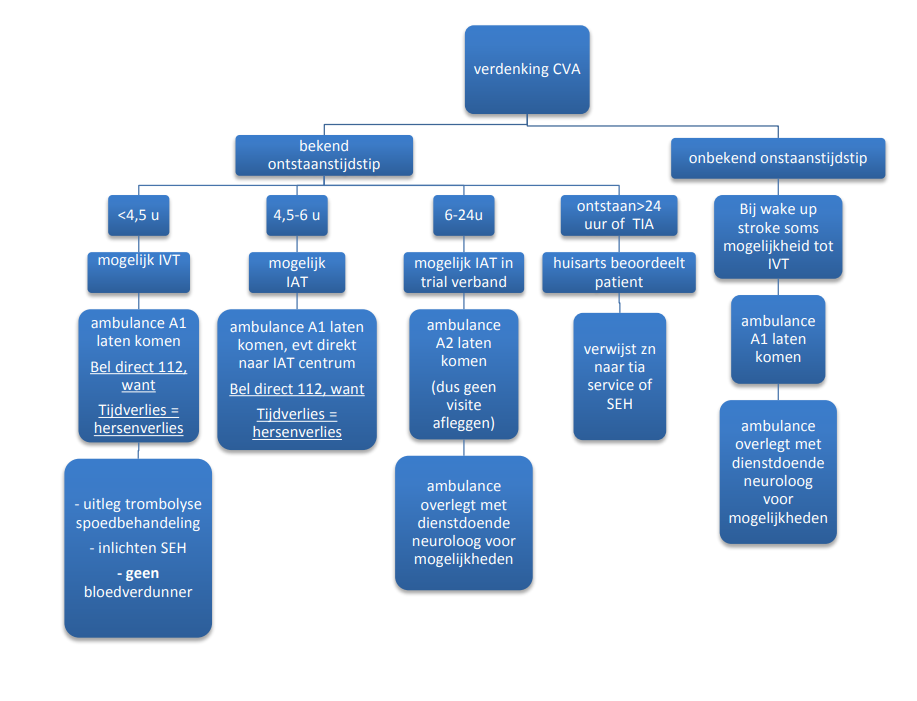
Verwijsindicaties CVA, klachten < 24u bestaand
Vertoont iemand één of meer symptomen van een beroerte? Stel vast hoe laat de klachten begonnen zijn en laat indien binnen de termijn van acute behandelmogelijkheden (intraveneuze trombolyse of intra arteriele trombectomie) direct een ambulance A1 rijden. (zie NHG standaard)
Anamnese en onderzoek door huisarts conform richtlijnen en onderstaand schema Anamnese FAST (Face-Arm-Speech-Time Test).
Gebruikt patiënt antistolling? DOAC/Acenocoumarol.
Lichamelijk onderzoek (alleen wanneer spoedvisite geïndiceerd is) anders door ambulance:
- Neurologisch: bewustzijn, gezichtsveld, spraak (afasie en dysarthrie), kracht gelaatsmusculatuur, kracht bovenste en onderste extremiteiten
- Hartritme en hart auscultatie hart (atriumfibrilleren?)
- Bloeddruk
- Bloedsuiker bepalen
Tijdwinst bij verwijzing is van groot belang. Wanneer anamnestisch kans op een beroerte hoog lijkt wordt direct een A1 ambulance rit besteld. Alleen bij diagnostische twijfel maakt de huisarts eerst een spoedvisite. In principe worden patiënten altijd direct verwezen naar de SEH. Slechts in hoge uitzondering (bijv. bij uitgebreide comorbiditeit) zal van verwijzing worden afgezien, dit kan zo nodig uiteraard in overleg. Contra-indicaties voor trombolyse worden beoordeeld door de neuroloog op de SEH en hoeven niet door de huisarts te worden beoordeeld. Bij twijfel overleg met de dienstdoende neuroloog.
Wake up stroke
Van een wake up stroke wordt gesproken als iemand wakker is geworden met uitvalsverschijnselen. Bij een deel van deze patiënten is intraveneuze trombolyse mogelijk ondanks onbekende tijdstip van ontstaan. Deze patiënten kunnen altijd beoordeeld worden op de SEH van het StJansdal, dus met A1 rit verwijzen.
Verwijsindicaties CVA, klachten > 24u bestaand
- De huisarts doet een U2- visite, binnen 1 uur (conform NHG standaard) en neemt zo nodig tijdens kantooruren telefonisch contact op met de poli neurologie en buiten kantooruren met de neuroloog voor overleg over het tijdstip van consultatie en eventueel al te starten met medicatie.
- Indien nog geen bloedverdunning wordt gebruikt en verdenking op TIA/ infarct, dan starten met clopidogrel 300 mg oplaad, gevolgd door 1 dd 75 mg. ). Indien clopidogrel niet beschikbaar is kan ook met acetylsalicylzuur 240mg gestart worden
- Het risico op herhaling van doorbloedingsstoornissen / CVA is het grootst in de eerste dagen na een TIA, daarom zo snel mogelijk diagnostiek en behandeling
- Alleen in uitzonderingsgevallen (uitgebreid comorbiditeit of reeds recente onderzoeken) zal de huisarts afzien van verwijzing en naar eigen inzicht deel van diagnostiek en behandeling starten, zo nodig in overleg met neuroloog
Secundaire preventie na TIA/CVA
Indien er inderdaad sprake is van een TIA of herseninfarct zal door de neuroloog/SEH zo snel mogelijk gestart worden met trombocytenaggregatieremming
1e keuze: Clopidogrel eenmalige oplaaddosis 300 mg, gevolgd door eenmaal daags 75 mg (levenslang) + acetylsalicylzuur eenmalige oplaaddosis 240 mg, gevolgd door eenmaal daags 80 mg gedurende 3 weken 2e keuze: Acetylsalicylzuur oplaaddosis 160 tot 300 mg eenmalig, gevolgd door acetylsalicylzuur eenmaal daags 30 tot 100 mg in combinatie met dipyridamol tweemaal daags 200 mg retard
3e keuze: Acetylsalicylzuur oplaaddosis 160 tot 300 mg, minimaal eenmalig, gevolgd door acetylsalicylzuur monotherapie eenmaal daags 30 tot 100 mg
Bij patiënten die starten met clopidogrel, of bij patiënten waarbij een nieuw ischemisch event optreedt onder clopidogrel, wordt door de neuroloog/SEH farmacogenetisch onderzoek naar CYP2c19*2 ingezet (indien niet reeds in verleden gedaan).
- Indien een patiënt poor metaboliser blijkt te zijn, wordt de clopidogrel gestopt en wordt er gestart met Keuze 2.
- Indien een patiënt intermediate metaboliser blijkt te zijn, wordt de dosering van clopidogrel verhoogd naar 1 dd 150 mg.
Streefwaarden risicofactoren: (zie voor uitgebreide informatie de NGH standaard CVRM)
- Bloeddruk patiënten jonger dan 70 jaar systolisch < 140 (ambulant gemeten 135/85), bij patienten boven de 70 systolisch <150
- Cholesterol bij patienten <70 LDL < 1.8, bij patienten >70 LDL <2,6